
Mal partout ? Un petit bobo ? Un gros souci ? Allô Docteur ? En Suède, la médecine est déjà passée à la vitesse supérieure. Fini le médecin de famille et sa mallette en cuir. Ici, il est possible de renouveler une ordonnance sur le web ou d’avoir rendez-vous avec son médecin via son portable. Le monde de la santé se virtualise. Alors comment se soigne t-on à l’orée du XXIème siècle dans le royaume de Suède ? Quel intérêt y a t-il à développer ces services ? Que nous réserve l’avenir ? Bienvenue dans le monde de la santé virtuelle 2.0 !
Petite définition de la cybersanté
Sous ce terme sont englobées toutes les innovations technologiques et leurs implications auprès des patients et des acteurs de la santé : accès et dispenses de soins, traitement de données médicales, développement de nouveaux outils thérapeutiques ou de recherche, etc.
En Suède, le phénomène est au cœur d’un débat depuis près d’une décennie. Il faut dire que le système de santé suédois, lui, n’est pas en très bonne forme ! Il doit faire face à plusieurs obstacles de taille : la rentabilité du système de santé ainsi que le maintien de la qualité des soins alors que l’État rogne sur les coûts ; l’accessibilité aux soins dans un pays très étendu, aux conditions d’accès fluctuantes ; et enfin le problème du délai d’accès aux soins, un des gros soucis du système scandinave en raison de la pénurie de personnel et des coupes budgétaires, certaines régions de Suède étant devenues de vrais déserts médicaux.
Nouveau concept, enjeu politique
De l’insatisfaction naît la demande d’alternatives. En Suède, pays avide de technologies, les services en ligne se multiplient dans tous les domaines. Les Suédois sont prêts à utiliser les nouvelles technologies pour se faire soigner, au même titre qu’ils font les courses en ligne ou gèrent des relations à distance. L’État quant à lui est convaincu du bien-fondé de cette modernisation puisqu’elle règle une grande partie de ses soucis.

Le concept de « stratégie nationale de cybersanté » est élaboré par six organisations collaboratrices dont le ministère des Affaires sociales, l’Autorité de la cybersanté, le conseil national de la santé et du bien-être et les municipalités et conseils de comté suédois (Sveriges kommuner och landsting, SKL). En mars 2016, le gouvernement et le SKL ont défini une nouvelle vision de la cybersanté dans laquelle « la Suède devrait, en 2025, être la meilleure au monde, en utilisant la numérisation et les possibilités offertes par la santé en ligne. La santé doit être égalitaire, efficace, accessible et sûre.” La Suède est en quelques années devenue le pays pionnier en Europe dans le développement de la médecine numérique, en incluant de nouveaux acteurs digitaux dans son système de remboursement de santé publique. Les start-ups à vocation médicale sont donc les bienvenues, et même le Vårdguiden s’y est mis.

L’incontournable Vårdguiden (le 1177) et sa mutation
L’accès aux soins primaires en Suède est assuré par les centres de consultation (vårdcentralen) locaux où sont regroupés les différents services médicaux et paramédicaux. Généralement, la première visite est filtrée par une conversation téléphonique préalable au numéro d’appel, le 1177. Des infirmières assurent la liaison par téléphone. L’appel agit comme une véritable porte d’accès aux soins. Les patients sont ensuite, si nécessaire, adressés à un médecin généraliste dans un centre médical ou même directement à l’hôpital.
Lié au numéro de téléphone, le site internet 1177 Vårdguiden (Le guide de la santé) est une plateforme où est rassemblé l’ensemble des informations et des services en matière de santé et de soins en Suède. Sans surprise, derrière cette plateforme se trouve la société Inera AB appartenant à la SKL et la plupart des communes suédoises.
Premier acteur de la santé pour le patient, la plateforme surfe elle aussi sur la vague du digital. En plus de donner des informations et des conseils en ligne, elle permet de se connecter (avec sa Bank-ID) à pas mal de services électroniques personnels. On peut par exemple prendre, annuler ou encore changer l’heure d’un rendez-vous, renouveler une ordonnance, accéder à son journal (données médicales personnelles), garder une trace de ses prescriptions de médicaments. Elle offre aussi la possibilité de bénéficier de soutien par internet contre par exemple la dépression, les troubles du sommeil ou l’angoisse avec KBT (Kognitiv Beteendeterapi). Le site de Vårdguiden représente 2 millions de logins chaque mois.
Les débuts de la télémédecine
Tout a commencé avec idoc 24 pro, l’application précurseure en la matière. Grâce à une photo prise à l’aide d’un smartphone, n’importe quel médecin généraliste peut obtenir le diagnostic d’un dermatologue hospitalier sur la dangerosité d’un grain de beauté. Cette invention, récompensée par le prix de l’innovation suédoise en 2013, fut vite adoptée par les centres de santé régionaux. Elle permet une prise en charge bien plus rapide des cas de mélanomes (neuf jours au lieu de trente-cinq), évitant 20 % de visites inutiles à l’hôpital. Un gain de 10 millions d’euros pour la collectivité. Gain de rapidité, de temps et d’argent. Tous les ingrédients sont présents pour susciter l’intérêt d’acteurs privés décidés à jouer la carte de la santé en ligne.
Les docteurs virtuels
Depuis 2007, les régions suédoises sont autorisées à déléguer la gestion des services hospitaliers à des entreprises privées. Dans les faits, le recours à la privatisation demeure marginal. L’hôpital demeure majoritairement public et les pratiques privées ne se développent que dans les grandes villes. Mais cela a ouvert la brèche à de nouveaux acteurs prêts à se lancer dans la consultation vidéo : Kry, Medicheck, Medicoo, Doctor24, Min doctor, Doctor.se. Aujourd’hui, l’offre est proposée dans presque tout le pays. On trouve aussi des pharmacies en ligne, comme Apotek et Apotea, des psychologues… Tous ces nouveaux acteurs se retrouvent sur le site Sjukvårdonline.

Pour prendre un exemple, la société Kry, une des premières plateformes de télémédecine fondée en 2014, offre un accès à des professionnels de santé en moins de 15 minutes. La société a enregistré plus de 350 000 consultations en moins de deux ans (chiffres de juin 2018). En Suède, Kry revendique 3 % des visites médicales et collabore avec plus de 300 médecins. En mars 2018, l’entreprise a lancé un service de psychologie en ligne et est désormais le plus grand fournisseur de traitement de thérapies cognitivo-comportementales en Suède. Cette petite start-up de 400 employés s’est maintenant développée en France et en Angleterre sous le nom de Livi. Chez Kry, le rendez-vous avec un e-médecin coûte en principe autant qu’une visite à un vårdcentral. Certaines cliniques en ligne affichent des prix à partir de 100 kr pour le renouvellement des prescriptions et des certificats médicaux. Une visite médicale numérique peut coûter entre 250 et 350 kr. Les visites numériques pour les enfants et les adolescents de moins de 20 ans et les personnes de plus de 85 ans ne coûtent rien.
Généralistes, spécialistes, et toujours ouverts
Dans de nombreux cas, il est possible d’accéder à des consultations en ligne même avec du personnel médical spécialisé. Un kinésithérapeute peut surveiller une rééducation de la main, une infirmière peut évaluer l’état d’une personne via un ordinateur, une tablette ou un téléphone sans que celle-ci ait besoin de se rendre physiquement à une visite de contrôle. Limiter les déplacements se traduit par un gain de temps et d’argent non négligeable. À Stockholm, onze centres médicaux régionaux proposent des consultations vidéo grâce à l’application Alltid öppet. Pour connaître les centres qui proposent ce service, il suffit de télécharger cette application sur son smartphone.

Dans le même ordre d’idée, il est maintenant possible de donner à analyser des images de scanner ou d’IRM à des experts se trouvant de l’autre côté du globe. Quand le patient est ausculté et qu’il reçoit un traitement, le spécialiste peut participer par lien vidéo, sans limite dans le temps, ni voyage onéreux. Et s’il y a urgence, la rapidité d’intervention peut être immédiate et sauver une vie.
Des logiciels et des robots pour se soigner
Cela peut apparaître comme de la science-fiction, mais le domaine de la santé utilise déjà l’intelligence artificielle (IA). En plus de réaliser des opérations complexes à distance, ou encore de diagnostiquer rapidement des patients ayant un grand risque de contracter des infections graves, elle aide à poser de meilleurs diagnostics. Un programme informatique peut analyser un plus grand nombre de données que le cerveau humain, par exemple des milliers de descriptions de cas de patients ayant les mêmes symptômes. La conclusion peut être plus sûre que si elle est basée sur les connaissances et l’expérience d’un seul praticien.
Les outils s’adaptent grâce à l’IA. Dans les hôpitaux du Västerbotten (nord de la Suède), le personnel utilise une application téléphonique lorsqu’ils voient leurs patients. L’application à base d’IA change de couleur et devient rouge si le patient a un grand risque d’être touché par une infection nosocomiale. Derrière l’application se trouve un modèle mathématique et des données liées à chaque patient, son traitement, etc.
La robotique, condensée d’IA, peut quant à elle aider une personne à mobilité réduite à effectuer des mouvements ou des déplacements. Le Robot-douche, testé à Uppsala et Karlstad, facilite la toilette de ces personnes. Le robot-animal, lui, est utile pour calmer et apporter du bien-être aux personnes atteintes de démence.

Les images 3D proposent également de nouvelles possibilités pour traiter les maladies graves et les anomalies. L’hôpital Astrid Lindgren utilise les images d’organes comme le cœur, reproduites par une imprimante 3D en un modèle grandeur nature pour des opérations chirurgicales complexes.
Au vårdcentral de Gustavsberg, on utilise la réalité virtuelle (RV) pour soigner les patients redoutant certaines mises en situation. Elle reproduit le milieu, métro, entrepôt, pont… qui les effraie, grâce à des films à 360 degrés qu’ils regardent à travers un masque de RV. Cette technique peut aussi être utilisée pour la rééducation, la gestion de la douleur, et les soins aux personnes âgées.
Toutes ces applications d’intelligence artificielle sont sans conteste des avancées positives dans l’approche des soins. La digitalisation permet d’utiliser les données médicales de manière plus efficace en étant plus rapide, plus complète et en multipliant les ressources et les procédés.
Une nouvelle façon d’aborder la consultation
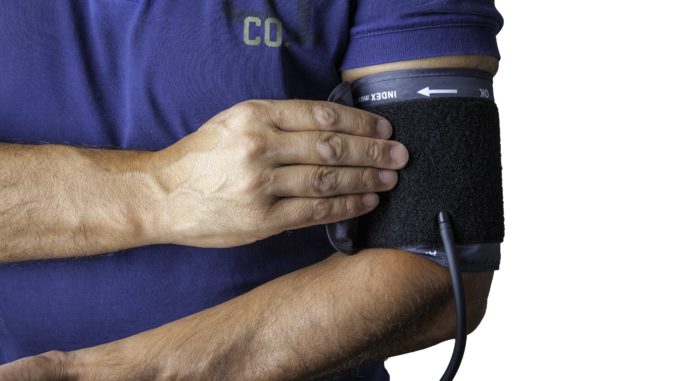
L’intelligence artificielle peut même amener à reconsidérer le rapport entre soignant et patient. Le bracelet d’activité testé sur 500 patients de Åkermyntans vårdcentral au nord de Stockholm mesure l’activité physique et le sommeil d’un patient, couplé à une application téléphonique. Il peut également être relié à une manchette qui mesure la pression artérielle, ou un appareil mesurant la fréquence cardiaque. Les données sont directement transmises dans le système du centre de santé. Ainsi un nouveau canal de communication se crée entre le patient et le médecin, plus direct.
Il est aussi possible pour le patient d’effectuer des tests chez soi qui permettent d’évaluer sa pathologie avant même de consulter. Par exemple, Horseltestaren.se permet grâce à un test simple d’audition de mesurer sa capacité à entendre ce que quelqu’un dit dans un environnement sonore bruyant. Par ce genre d’examens, la cybersanté augmente le degré d’implication et l’autonomie des patients. Ils deviennent partie prenante, véritables acteurs de leur santé au même titre que le personnel soignant.
Tout nouveau, tout beau ?
Forcément la cybersanté a aussi quelques défauts. Alors que le pays manque déjà de médecins, la filière virtuelle aggrave la pénurie de personnel dans les services publics. Du côté des utilisateurs, les consultations en ligne ne sont pas appropriées pour tous les soins à la personne. Ils ne conviennent pas à tous les types de pathologies mais essentiellement à des problèmes légers. De plus, l‘accessibilité à ces services entraînerait une surconsommation inutile de soins. Enfin, les personnes nécessitant le plus ces soins de santé ont souvent du mal à utiliser les nouvelles technologies. 90% des utilisateurs des services de soins en ligne ont aujourd’hui moins de 50 ans. Une typologie de personnes habituée à utiliser internet… mais pas forcément habituée aux salles d’attente des hôpitaux !
Dans le bouleversement qui secoue le monde de la santé, aujourd’hui et pour les décennies à venir, l’humain doit rester au centre du dispositif de santé. Et dans un monde de plus en plus virtualisé, il semble primordial que le choix d’un accès aux soins — virtuel ou réel — doit toujours et avant tout appartenir au patient.
Nos autres articles santé :



Soyez le premier à commenter